- Συγγραφέας Curtis Blomfield blomfield@medicinehelpful.com.
- Public 2023-12-16 20:59.
- Τελευταία τροποποίηση 2025-01-24 08:52.
Ινομυώματα της μήτρας (ίνωμα, ινομύωμα, λειομύωμα) - ένας καλοήθης σχηματισμός που αναπτύσσεται από το μυομήτριο της μήτρας (μυϊκό στρώμα). Μια πολύ συχνή παθολογία, το 10-27% των γυναικών απευθύνεται σε γυναικολόγους για αυτήν. Θεωρείται ορμονοεξαρτώμενος όγκος. Εμφανίζεται κυρίως στην αναπαραγωγική ηλικία, με μέγιστη επίπτωση στα 35-40 έτη. Δεν επηρεάζει μόνο την ευεξία του ασθενούς, αλλά επηρεάζει κυρίως την ίδια την αναπαραγωγική λειτουργία. Σήμερα, η παθολογία εντοπίζεται συχνά σε μικρότερη ηλικία, προκαλώντας υπογονιμότητα.
Το μέγεθος των ινομυωμάτων της μήτρας υπολογίζεται σε εβδομάδες καθώς αντιστοιχεί στην ανάπτυξη της μήτρας κατά τη διάρκεια της εγκυμοσύνης. Οι μισοί από τους ασθενείς λαμβάνουν χειρουργική θεραπεία για το μύωμα ως την πιο αποτελεσματική. Προηγουμένως, η θεραπεία τυχόν ινομυωμάτων της μήτρας περιοριζόταν στην πλήρη αφαίρεση του οργάνου. Σήμερα, γίνεται συχνότερα η συντηρητική μυομεκτομή, στην οποία διατηρείται πλήρως η αναπαραγωγική λειτουργία.
Αιτίες ινομυωμάτων

Οι αιτίες των νεοπλασμάτων περιλαμβάνουν τα ακόλουθα:
- κληρονομική προδιάθεση;
- ελάττωμα του μυομητρίου στην εμβρυογένεση;
- μεγάλος αριθμός αμβλώσεων;
- διαταραχές εμμήνου ρύσεως (MC);
- κιουρέτα της μήτρας για διαγνωστικούς σκοπούς;
- τραυματισμός γέννησης της μητέρας;
- μερικές ενδοκρινοπάθειες (διαβήτης, παχυσαρκία), υπολειτουργία του θυρεοειδούς;
- καμία εγκυμοσύνη κάτω των 30 ετών;
- πρώιμη εμμηναρχή;
- σεξουαλική δυσαρμονία;
- υποδυναμία.
Ωστόσο, οι ορμονικές ανισορροπίες παραμένουν η κύρια αιτία και έναυσμα.
Τύποι ινομυωμάτων

Τα ινομυώματα μπορεί να υπάρχουν ως ενιαίος σχηματισμός ή να είναι πολλαπλά, να αναπτύσσονται με τη μορφή κόμβου ή να έχουν διάχυτη προέλευση, να έχουν μίσχο ή φαρδιά βάση, να είναι στη μήτρα ή στον τράχηλο, να είναι απλά, πολλαπλασιαζόμενα, προσάρκωμα.
Σύμφωνα με τον εντοπισμό των ινομυωμάτων μπορεί να είναι:
- Ενδιάμεση ή ενδομυϊκή - βρίσκεται στη μέση του μυομητρίου.
- Υποορώδες ινομύωμα - αναπτύσσεται κάτω από την άνω επένδυση της μήτρας και συνήθως κατευθύνεται προς την κοιλιακή κοιλότητα.
- Υποβλεννογόνιο - εντοπίζεται κάτω από τον βλεννογόνο και η ανάπτυξή του κατευθύνεται προς την κοιλότητα της μήτρας.
- Ενδοσυνδεσμικά ινομυώματα της μήτρας - αυτός ο εντοπισμός είναι σπάνιος, ο όγκος αναπτύσσεται προς τα έξω από το σώμα της μήτρας, διεισδύοντας μεταξύ ειδικών ανατομικών σχηματισμών - συνδέσμων.
Επιπλοκές
Ίνωμα δεν είναι καθόλου τόσο ακίνδυνο όσο φαίνεται, παράγια την καλοσύνη του. Σχεδόν πάντα οδηγεί σε επιπλοκές:
- αποβολή, εμβρυϊκός υποσιτισμός και υποξία;
- στειρότητα;
- μετά τον τοκετό, μειωμένος τόνος της μήτρας, αιμορραγία σε αυτή τη βάση;
- αναιμία λόγω άφθονης αιμορραγίας της μήτρας;
- αναγέννηση σε σάρκωμα;
- με φυσική καταπόνηση και μεγάλα ινομυώματα, το πόδι μπορεί να στρίψει.
- υποσιτισμός;
- επιταχυνόμενη ανάπτυξη στην εκπαίδευση;
- υπερπλασία ενδομητρίου;
- ανάπτυξη υδρονέφρωσης ή πυελονεφρίτιδας.
Τι να κάνετε όταν εμφανιστούν ινομυώματα
Η θεραπεία των ινομυωμάτων εξαρτάται από το μέγεθος του κόμβου, την ηλικία της γυναίκας και την επιθυμία της να αποκτήσει απογόνους στο μέλλον. Εάν ο όγκος είναι μικρός, δεν τείνει να μεγαλώσει, η γυναίκα δεν πρόκειται να γεννήσει, θα ήταν σκόπιμο να γίνει θεραπεία ορμονικής υποκατάστασης - θεραπεία ορμονικής υποκατάστασης. Τα ορμονικά σκευάσματα, με τη σωστή επιλογή τους, μπορούν όχι μόνο να επιβραδύνουν, αλλά και να σταματήσουν την ανάπτυξη της εκπαίδευσης. Τα μαθήματα συνήθως ανατίθενται πολλά στη σειρά.
Έτσι, ενδείξεις για ορμονική θεραπεία:
- Τα ινομυώματα δεν πρέπει να υπερβαίνουν τις 12 εβδομάδες;
- ενδομυϊκά και υποορώδη ινομυώματα;
- χωρίς πόνο ή αιμορραγία;
- αδυναμία επέμβασης λόγω αντενδείξεων.
Χειρουργική θεραπεία

Η χειρουργική θεραπεία με αφαίρεση ινομυωμάτων πραγματοποιείται με το μεγάλο μέγεθος ή τις επιπλοκές του.
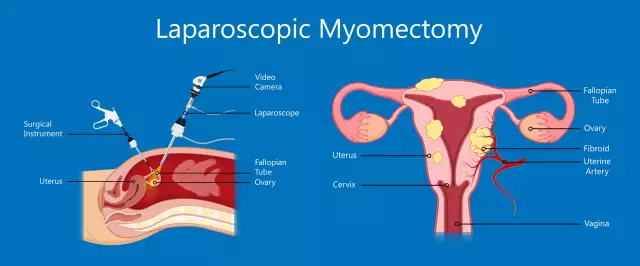
Τι είναι στη γυναικολογία - μυομεκτομή ινομυωμάτων της μήτρας; Πρόκειται για την εκτομή μυοματωδών νεοπλασμάτων από την κοιλότητα του οργάνου. Σήμερα χρησιμοποιείται η συντηρητική μυομεκτομή, η οποία θεωρείται επέμβαση συντήρησης οργάνων.
Τα ινομυώματα αφαιρούνται με αυτό, αλλά η μήτρα όχι. Αυτό ισχύει στην περίπτωση του προγραμματισμού εγκυμοσύνης και της διατήρησης της εμμηνορροϊκής λειτουργίας.
Μετά τη μυομεκτομή, κάθε δεύτερη γυναίκα μπορεί να υπολογίζει στην εγκυμοσύνη. Ως εκ τούτου, οι κριτικές για τη συντηρητική μυομεκτομή είναι πάντα θετικές. Σύμφωνα με ορισμένες αναφορές, η αποκατάσταση της αναπαραγωγής σε τέτοιες γυναίκες φτάνει ακόμη και το 69%.
Εξάρτηση της μυομεκτομής την ημέρα του κύκλου
Η επέμβαση γίνεται συχνότερα από την 6η έως τη 18η ημέρα του κύκλου. Ωστόσο, σε περίπτωση απουσίας κύησης, δεν έχει σημασία ποια ημέρα του MC θα γίνει μυομεκτομή.
Ένα άλλο πράγμα όταν πρόκειται για μια έγκυο γυναίκα: η βέλτιστη περίοδος είναι 14-19 εβδομάδες εγκυμοσύνης. Μέχρι αυτή τη στιγμή, ο πλακούντας λειτουργεί ήδη πλήρως, τα όργανα έχουν τοποθετηθεί και στο περιφερικό αίμα της μέλλουσας μητέρας, η προγεστερόνη διπλασιάζεται. Γιατί είναι σημαντική η προγεστερόνη; Αυξάνει και διατηρεί την αποφρακτική λειτουργία του εσωτερικού στομίου της μήτρας και μειώνει τον κίνδυνο πρόωρου τοκετού. Αυτή η λειτουργία είναι προστατευτική.
Αντενδείξεις για χειρουργική επέμβαση
Οι αντενδείξεις περιλαμβάνουν:
- Προκαρκινικές ή ήδη καρκινικές βλάβες στον τράχηλο ή στο ενδομήτριο.
- Υποψία κακοήθειας.
- Διάγνωση ινομυωμάτων και αδενομύωσης ταυτόχρονα.
- Παθολογίες του αναπνευστικού και του καρδιακού συστήματος.
- Τα ινομυώματα είναι μεγαλύτερα από 15-20 cm, ακόμη και μετά από προ-HRT.
- Πολλαπλά ινομυώματα με κόμβους έως 5-6 cm.
Σχετικές αντενδείξεις
Μπορούν να είναισωστή ιατρική:
- Σακχαρώδης διαβήτης με σοβαρή υπεργλυκαιμία.
- Παχυσαρκία.
- Μολυσματικές-πυώδεις διεργασίες της μήτρας και των εξαρτημάτων.
- Σοβαρή σιδηροπενική αναιμία.
Ενδείξεις σε μη έγκυες γυναίκες
Συνιστάται η χειρουργική επέμβαση σε ασθενείς αναπαραγωγικής ηλικίας και ωοτόκους, καθώς και για:
- ανάπτυξη ενός κόμβου στην κοιλότητα της μήτρας;
- παρουσία ποδιών σε ινομυώματα;
- ακυκλική αιμορραγία ή παρατεταμένες και βαριές περίοδοι που οδηγούν σε αναιμία;
- στειρότητα;
- όταν το μέγεθος του ινομυώματος είναι περισσότερο από 12 εβδομάδες, ακόμη και χωρίς παράπονα, επειδή εξακολουθεί να παραβιάζει τα κοντινά όργανα;
- σημάδια συμπίεσης παρακείμενων οργάνων;
- άτυπη θέση του κόμβου - μπορεί να αναπτυχθεί στον λαιμό ή στον ισθμό, στους συνδέσμους της μήτρας;
- νέκρωση μυώματος;
- διπλασιασμός της ανάπτυξης των ινομυωμάτων σε 1 χρόνο.
Σε περίπτωση πολλαπλών ινομυωμάτων, συνιστάται να κάνετε πρώτα τα ΗΑΕ. Αυτό οδηγεί στην εξάλειψη των μικρών κόμβων και οι μεγάλοι μειώνονται και γίνονται καθαρά ορατοί κατά τη διάρκεια της επέμβασης.
Κύριες ενδείξεις για μυομεκτομή κατά τη διάρκεια της εγκυμοσύνης

Η χειρουργική επέμβαση κατά τη διάρκεια της εγκυμοσύνης ενδείκνυται στις ακόλουθες περιπτώσεις:
- Νέκρωση ινομυωμάτων λόγω συστροφής του μίσχου.
- Συπίεση οργάνων λόγω ανάπτυξης νεοπλασμάτων.
Προεγχειρητική προετοιμασία
Δεν διαφέρει από αυτό άλλων τύπων λειτουργιών. Ένα αρκετά τυπικό σύνολο μελετών περιλαμβάνει:
- εξετάσεις αίματος καιούρα;
- ακτινογραφία θώρακος;
- ΗΚΓ;
- υπέρηχος;
- κολπικό επίχρισμα;
- ορθική εξέταση.
Πλεονεκτήματα και μειονεκτήματα της συντηρητικής μυομεκτομής

Πλεονεκτήματα:
- ο όγκος αφαιρείται αμέσως και η μήτρα διατηρείται.
- Η τεχνική επέμβασης είναι γνωστή στους περισσότερους γυναικολόγους.
Μειονεκτήματα:
- πιθανότητα υποτροπής - σύμφωνα με στατιστικά στοιχεία, αυτό παρατηρείται στο 70% των περιπτώσεων;
- πιθανότητα επιπλοκών.
- μετά την λαπαροτομική πρόσβαση θα υπάρξει μια ουλή της μήτρας, η οποία απαιτεί καισαρική τομή για τον τοκετό στο μέλλον.
- τεχνική δυσκολία σε πολλαπλά ινομυώματα.
Τιμές για χειρουργική επέμβαση
Διαφέρουν λίγο, αλλά κατά μέσο όρο η διαδικασία κοστίζει από 25 έως 120 χιλιάδες ρούβλια. Η πιο ακριβή λειτουργία EMA είναι από 100 έως 200 χιλιάδες ρούβλια.
Το κόστος εξαρτάται από το εύρος της παρέμβασης και τον τύπο πρόσβασης. Περιλαμβάνει το κόστος χειρουργικών υλικών, φαρμάκων, επιδέσμων. Σε πολλές κλινικές, τόσο η παραμονή στο νοσοκομείο όσο και τα γεύματα προστίθενται εδώ.
Οι κύριοι τύποι είναι:
- μυομεκτομή;
- εμβολισμός;
- ριζική υστερεκτομή.
Μυομεκτομή
Πραγματοποιείται με διάφορους τρόπους:
- κοιλιακή (λαπαροτομική μυομεκτομή);
- υστεροσκοπικό;
- λαπαροσκοπική.
Τα σημαντικά σημεία είναι ο σχηματισμός ενός πλήρους επιπέδου(πλούσια) ουλή στη μήτρα και, αν είναι δυνατόν, η μέγιστη πρόληψη των συμφύσεων, η επιλογή της βέλτιστης θέσης τομής στη μήτρα, η σωστή απολέπιση του κόμβου του μυώματος μετά το άνοιγμα της κάψουλάς του. Είναι σημαντικό να σταματήσετε την αιμορραγία χωρίς τη χρήση διαθερμοπηξίας (βέλτιστα - με συμπίεση των ιστών των αγγείων).
Εάν γίνει τομή στη μήτρα, τα ράμματά της τοποθετούνται σε 3 σειρές για ραφή, χρησιμοποιώντας κλωστές Vicryl. Είναι αξιοσημείωτοι στο ότι δεν απορρίπτονται και επιλύονται για μεγάλο χρονικό διάστημα.
Προσπαθούν να κόψουν την κάψουλα κατά μήκος του πάνω πόλου της, για να μην καταστρέψουν μεγάλα αγγεία. Επιπλέον, μια τέτοια περικοπή θα σας επιτρέψει να αφαιρέσετε ταυτόχρονα άλλους κόμβους εάν υπάρχουν.
Για να μειωθεί ο βαθμός των συμφύσεων, στο τέλος της επέμβασης, ο πυελικός χώρος στεγνώνει καλά και εισάγονται μέσα αντισυγκολλητικά διαλύματα. Ταυτόχρονα, τουλάχιστον ένα λίτρο τέτοιου διαλύματος μπορεί να χρειαστεί μία επέμβαση.
Μυομεκτομή κατά τη διάρκεια της εγκυμοσύνης
Η τεχνική της επέμβασης δεν διαφέρει, οι ιδιαιτερότητες λαμβάνουν υπόψη την παρουσία του εμβρύου στη μήτρα. Αυτό οφείλεται όχι μόνο στην παρουσία του εμβρύου, αλλά και στη διευρυμένη μήτρα και στην άφθονη παροχή αίματος. Ως εκ τούτου, το καθήκον είναι η πρόληψη της αιμορραγίας, του τραύματος στο έμβρυο και της σήψης μετά την επέμβαση.
Η πρόσβαση γίνεται μέσω μιας μέσης τομής στο κάτω κοιλιακό τοίχωμα, μετά από την οποία ο χειρουργός αφαιρεί τη μήτρα μαζί με το έμβρυο στο τραύμα και τη συγκρατεί. Αυτό μειώνει τον κίνδυνο μεγάλης απώλειας αίματος. Σε μια έγκυο μήτρα, αποφλοιώνονται μόνο οι κυρίαρχοι κόμβοι, οι οποίοι εμποδίζουν το έμβρυο να αναπτυχθεί και να συμπιεστείάλλα όργανα.
Ανασκοπήσεις της κοιλιακής μυομεκτομής κατά τη διάρκεια της εγκυμοσύνης δείχνουν την επιτυχία της μεθόδου που χρησιμοποιήθηκε, ακολουθούμενη από μια φυσιολογική εγκυμοσύνη. Ο τοκετός μετά από μυομεκτομή με την ίδια εγκυμοσύνη γίνεται μόνο με καισαρική τομή.
Μυομεκτομή κοιλίας
Η μέθοδος ονομάζεται επίσης λαπαροτομία - πρόκειται για επέμβαση στην κοιλιά. Σήμερα χρησιμοποιείται σπάνια. Δικαιολογείται μόνο στην περίπτωση σοβαρής παραμόρφωσης της μήτρας λόγω πολλών κόμβων ή του μεγάλου μεγέθους τους.
Γίνεται μια μικρή τομή στην υπερηβική περιοχή της κοιλιάς και το νεόπλασμα απολεπίζεται προσεκτικά από την κοιλότητα της μήτρας. Γενική αναισθησία. Η μετεγχειρητική περίοδος σε αυτή την περίπτωση είναι η πιο δύσκολη και μεγάλη - 2-3 εβδομάδες. Συν χειρισμοί - στον έλεγχο της πορείας της επέμβασης απευθείας από τον χειρουργό. Οι ασθενείς στις ανασκοπήσεις τους για την κοιλιακή επέμβαση της μυομεκτομής μιλούν για πιθανή έναρξη εγκυμοσύνης 6-18 μήνες μετά την παρέμβαση.
Λαπαροσκοπική μυομεκτομή
Η λαπαροσκοπική μυομεκτομή επιτρέπει τη διενέργεια όλων των απαραίτητων χειρισμών με μικρές 3-4 παρακεντήσεις στο πρόσθιο κοιλιακό τοίχωμα, μετά τις οποίες πρακτικά δεν υπάρχουν ουλές. Στο σημείο των τομών παραμένουν μικροσκοπικές ουλές με τη μορφή κουκκίδων. Η πρόοδος της λειτουργίας παρακολουθείται μέσω της οθόνης.
Έχει σαφή πλεονεκτήματα έναντι της λαπαροτομίας. Η μετεγχειρητική περίοδος είναι μικρότερη από τη λαπαροτομή - μόνο 2 εβδομάδες. Επιπλέον, η λαπαροσκόπηση πρακτικά δεν δίνει επιπλοκές όπως μόλυνση, αιμορραγία κ.λπ., αφού δεν υπάρχει τομή στη μήτρα, δεν υπάρχει ουλή, υπάρχει μεγάλη πιθανότητα να γεννηθεί ένα παιδίπερισσότερα.
Οι κριτικές για τη λαπαροσκοπική μυομεκτομή είναι ως επί το πλείστον θετικές. Ο ασθενής μπορεί να πάρει εξιτήριο στο σπίτι του ήδη 2-3 ημέρες μετά την ενδοσκοπική παρέμβαση.
Περιορισμοί στη λαπαροσκόπηση:
- οζίδιο μυώματος μεγαλύτερο από 9 εβδομάδες;
- κόμπος σε δυσπρόσιτο μέρος;
- δεν πρέπει να υπάρχουν έντονες συμφύσεις;
- βαθμός παχυσαρκίας 2;
- πολλαπλά ινομυώματα.
Υστεροσκοπική μυομεκτομή

Πρόκειται για την αφαίρεση μυοματωδών κόμβων από την κοιλότητα της μήτρας μέσω του τραχήλου της μήτρας και του κόλπου της, δηλαδή διακολπικά, χωρίς τομές. Ένα άλλο όνομα είναι διατραχηλική αφαίρεση.
Η διαστολή του τραχήλου της μήτρας γίνεται με υστεροσκόπιο. Φυσικά, η μέθοδος είναι εφαρμόσιμη για μικρούς κόμβους και την υποβλεννογονική τους θέση. Δεν υπάρχουν ουλές στη μήτρα και το δέρμα, κάτι που είναι σημαντικό για τις γυναίκες που προγραμματίζουν εγκυμοσύνη και φυσικό τοκετό.
Η υστεροσκοπική μυομεκτομή ή η υστεροσηκτοσκόπηση πραγματοποιείται σε εξωτερική βάση, συχνά με τοπική αναισθησία. Εκτελείται μηχανικά ή ηλεκτροχειρουργικά.
Ενδείξεις:
- υποβλεννογόνιοι κόμβοι στο πόδι μικρότεροι από 10 cm;
- υποβλεννογόνια ινομυώματα που υπόκεινται σε προηγούμενα ΗΑΕ.
Η διαδικασία έχει θετικές κριτικές. Σε πολλές γυναίκες αρέσει η υστεροσκοπική μυομεκτομή λόγω της καλής ανεκτότητάς της και του μικρού χρόνου - μόνο 15-20 λεπτά. Ένα άλλο πλεονέκτημα είναι ότι σε λίγες ώρες ο ασθενής πηγαίνει σπίτι.
Αξίζει μια υστεροσκοπικήμυομεκτομή κριτικές για ένα θετικό σχέδιο επίσης επειδή οι επιπλοκές με αυτή τη μέθοδο είναι εξαιρετικά σπάνιες, η εγκυμοσύνη μπορεί να προγραμματιστεί ήδη τους πρώτους έξι μήνες και ελπίζουμε για την επιτυχημένη πορεία της.
FUS κατάλυση ινομυωμάτων της μήτρας
Ένας σχετικά νέος τρόπος για τη θεραπεία των ινομυωμάτων της μήτρας. Η ουσία του έγκειται στο γεγονός ότι τα ινομυώματα εκτίθενται σε εστιασμένα υπερηχητικά κύματα. Εξ ου και το όνομα FUS - εστιασμένος υπέρηχος. Γίνεται υπό τον έλεγχο μαγνητικής τομογραφίας, χωρίς αναισθησία. Με τη βοήθεια μιας τέτοιας αφαίρεσης, το μέγεθος του νεοπλάσματος μειώνεται χωρίς χειρουργική επέμβαση. Αντενδείξεις: η επιθυμία μιας γυναίκας να μείνει έγκυος στο μέλλον, περισσότεροι από 5 κόμβοι μυώματος στη μήτρα.
Οι κριτικές σχετικά με τη λειτουργία της μυομεκτομής με αυτόν τον τρόπο είναι θετικές. Αν και η ίδια η διαδικασία μπορεί να διαρκέσει περίπου 6 ώρες.
Υστερεκτομή

Η ολική αφαίρεση της μήτρας είναι η τελευταία λύση. Συνταγογραφείται για μεγάλα ινομυώματα, πολλαπλά, με σοβαρές επιπλοκές. Η αφαίρεση της μήτρας είναι δυνατή με οποιαδήποτε από τις παραπάνω προσβάσεις - λαπαροτομία, λαπαροσκόπηση, υστεροσκόπηση.
Αφαιρώντας τη μήτρα, τα εξαρτήματα εξακολουθούν να προσπαθούν να τη σώσουν. Για τι? Η αναπαραγωγική λειτουργία δεν θα λειτουργήσει, αλλά η παραγωγή οιστρογόνων θα συνεχιστεί και η χειρουργική εμμηνόπαυση δεν θα συμβεί.
Αυτή η λειτουργία έχει τα πλεονεκτήματά της:
- απαλλαγείτε από πιθανή αιμορραγία της μήτρας για διάφορους λόγους;
- δεν υπάρχει κίνδυνος επανεμφάνισης ινομυωμάτων;
- δεν υπάρχει καρκίνος του ενδομητρίου;
- μην χρησιμοποιείτε προστασία.
Εμβολισμός μήτραςαρτηρίες (ΗΑΕ)
Ο εμβολισμός της μητριαίας αρτηρίας είναι μια ελάχιστα επεμβατική επέμβαση που διακόπτει την παροχή αίματος στα ινομυώματα. Η ουσία του είναι ότι ένας καθετήρας εισάγεται μέσω παρακέντησης της μηριαίας αρτηρίας, μέσω της οποίας ειδικές σκληρυντικές ουσίες εγχέονται στα αγγεία που τροφοδοτούν τον όγκο.
Ως αποτέλεσμα, οι αρτηρίες είναι φραγμένες και δεν υπάρχει ροή αίματος σε αυτές. Τα κύτταρα του μυώματος σταματούν να λαμβάνουν τροφή και σταδιακά πεθαίνουν. Στη θέση τους αναπτύσσεται συνδετικός ιστός. Στο μέλλον, επιλύεται.
Σημαντικές πτυχές
Η υστεροσκοπική χειρουργική είναι μια επέμβαση εξωτερικών ασθενών. Η λαπαροσκόπηση επιτρέπει στον ασθενή να πάρει εξιτήριο εντός 1-3 ημερών. Με τη λαπαροτομία, ο ασθενής παραμένει στο τμήμα για 7-10 ημέρες.
Πόνος μετά από μυομεκτομή, ή μάλλον, ενόχληση στο κάτω μέρος της κοιλιάς εμφανίζεται κατά τις πρώτες 3-4 ημέρες με τη μορφή πόνων έλξης στην κάτω κοιλιακή χώρα μετά την επέμβαση. Σταματούν εύκολα με τα συμβατικά αναλγητικά. Μετά από υστεροσκοπική επέμβαση, δεν απαιτούνται καθόλου.
Μετά τη μυομεκτομή, μπορεί να εμφανιστεί κηλίδες κατά τις πρώτες ημέρες. Μερικές φορές μπορεί να διαρκέσουν έως και ένα μήνα μετά τη μυομεκτομή. Τις πρώτες 2 μέρες είναι άφθονα. Σταδιακά γίνονται σπάνιοι, διάφανοι και σταματούν. Διαφορετικά, θα υποδηλώνει επιπλοκές.
Ο εμμηνορροϊκός κύκλος συνήθως αποκαθίσταται χωρίς δυσκολία, με τέτοιο τρόπο ώστε η ημέρα επέμβασης να θεωρείται η πρώτη ημέρα του προηγούμενου κύκλου. Με τη μυομεκτομή, η έμμηνος ρύση αποκαθίσταται αρκετά γρήγορα: η σύλληψη δεν αποκλείεται ήδη τον πρώτο μήνα μετά την επέμβαση.
Αλλά αυτό είναι εξαιρετικά ανεπιθύμητο, έτσι οι γιατροίσυνιστάται η χρήση αντισυλληπτικών τους πρώτους 4-5 μήνες. Τα ράμματα αφαιρούνται τις ημέρες 7-10.
περίοδος αποκατάστασης
Μετά τη μυομεκτομή, η ανάρρωση καθορίζεται από την ορθότητα της επιλεγμένης θεραπείας, τον όγκο της επέμβασης, την παρουσία επιπλοκών, την ηλικία της γυναίκας και τις συννοσηρότητες.
Συνταγογραφούνται φάρμακα που βοηθούν στην καταπολέμηση της αναιμίας, αντιπηκτικά και φάρμακα που βελτιώνουν τη μικροκυκλοφορία του αίματος στους ιστούς. Επιπλέον, συνιστάται ιδιαίτερα η χρήση ελαστικών ρούχων συμπίεσης για τα κάτω άκρα για την πρόληψη θρόμβωσης, η οποία μπορεί να εμφανιστεί κατά την περίοδο αποκατάστασης.
Όλα αυτά μαζί όχι μόνο θα αποκαταστήσουν το μυομήτριο και το ενδομήτριο, αλλά και θα βοηθήσουν στο σχηματισμό μιας πλήρους ουλής στη μήτρα, κάτι που είναι εξαιρετικά σημαντικό για μια γυναίκα σε αναπαραγωγική ηλικία.
Για να αποφευχθεί η δευτερογενής μόλυνση της ουλής και του τραύματος, ο γιατρός πρέπει να συνταγογραφήσει αντιβιοτική θεραπεία με αντιβιοτικά ευρέος φάσματος.
Οι κριτικές για τη λαπαροσκοπική μυομεκτομή στις περισσότερες περιπτώσεις είναι θετικές. Με αυτή τη μέθοδο παρέμβασης, η γυναίκα σηκώνεται και περπατά την επόμενη κιόλας μέρα.
Με λαπαροτομική μυομεκτομή, αυτό είναι δυνατό για 4-5 ημέρες. Αλλά σε κάθε περίπτωση, απαιτείται: εντός 3 μηνών μετά την παρέμβαση, θα πρέπει να αποφύγετε τη βαριά σωματική προσπάθεια, να φορέσετε μετεγχειρητικό επίδεσμο και να προσπαθήσετε να αποτρέψετε τη δυσκοιλιότητα.
Θεραπεία μετά την επέμβαση
Μετά τη μυομεκτομή, η θεραπεία συνεχίζεται πάντα με ορμόνες (HRT). Διαρκεί αρκετούς μήνες και περιλαμβάνει τη χρήση ορμονών όπως η Buserelin,"Mifepristone" και άλλα.
Κατά τη διάρκεια της περιόδου αποκατάστασης μετά από μυομεκτομή για 5-7 ημέρες, και στη συνέχεια μετά από 2 μήνες και έξι μήνες, συνιστάται υπερηχογράφημα. Θα βοηθήσει στην εκτίμηση της κατάστασης της ουλής στη μήτρα και της παρουσίας υποτροπής. Πρέπει να θυμόμαστε ότι μέχρι να βγει ένα συμπέρασμα για μια πλήρως σχηματισμένη ουλή, η εγκυμοσύνη αποκλείεται.
Για γυναίκες που προτιμούν τις τακτικές αναμονής όταν έχουν ινομυώματα, ελπίζοντας ότι όταν συμβεί η εμμηνόπαυση, τα ινομυώματα θα επιλυθούν μόνα τους (αυτή η άποψη είναι πολύ συνηθισμένη), αξίζει να λάβουμε υπόψη ότι η παθητικότητα σε αυτό το θέμα είναι επικίνδυνη.
Το μυόμα είναι πάντα ένας παράγοντας κινδύνου και κανείς δεν μπορεί να προβλέψει τη συμπεριφορά του. Αυτή η τακτική συχνά οδηγεί αργότερα στην ανάγκη αφαίρεσης της μήτρας. Εάν πρόκειται να γεννήσετε και να κάνετε παιδιά, η μυομεκτομή θα πρέπει να γίνει το αργότερο 3 χρόνια μετά τη διάγνωση.
Πιθανές επιπλοκές μετά από μυομεκτομή
Οι ακόλουθες επιπλοκές είναι πιθανές:
- Αιμορραγία. Για να μειωθεί ο κίνδυνος, χρησιμοποιείται μια πορεία ορμονικής θεραπείας, ΗΑΕ, προσωρινή διακοπή της λειτουργίας ορισμένων αρτηριών κατά τη διάρκεια της επέμβασης.
- Ακανόνιστη έμμηνος ρύση. Η επέμβαση είναι ένα ισχυρό άγχος για τον οργανισμό και η ορμονική αποτυχία είναι μια συχνή απόκριση του σώματος. Αλλά ελλείψει επιπλοκών, η έμμηνος ρύση αποκαθίσταται μετά από ένα μήνα, το μέγιστο - μετά από 3. Διαφορετικά, η αιτία θα πρέπει να διευκρινιστεί με έναν γιατρό.
- Λοίμωξη - για να αποφευχθεί, το μετεγχειρητικό ράμμα πρέπει να προσέχεται πολύ προσεκτικά, ώστε να μην επιτραπεί η παραμικρή επιμόλυνσή του.
- Η απόκλιση των ραφών. Ο λόγος μπορεί να είναι λανθασμένοςτην επιβολή ή την ακατάλληλη φροντίδα του. Για να βοηθήσει σε τέτοιες περιπτώσεις, η πληγή πλένεται ενεργά με αντισηπτικά και αντιμετωπίζεται με αντιβιοτικά. Σε ακραίες περιπτώσεις, μπορεί να απαιτηθεί μια δεύτερη επέμβαση.
- Η πρόσφυση είναι συχνό φαινόμενο μετά από επεμβάσεις στην κοιλιά. Εκδηλώνεται ως πόνος έλξης στο κάτω μέρος της κοιλιάς και στα πλάγια τμήματα της. Με έντονες συμφύσεις στις σάλπιγγες, μπορεί να εμφανιστεί έκτοπη κύηση με επακόλουθη υπογονιμότητα. Στη συνέχεια εμφανίζεται η εξωσωματική γονιμοποίηση.
- Επανεμφάνιση ινομυωμάτων. Στατιστικά στοιχεία και ανασκοπήσεις της μυομεκτομής των ινομυωμάτων της μήτρας δείχνουν ότι η επέμβαση δεν είναι πανάκεια. Με μεμονωμένους κόμβους, η υποτροπή είναι δυνατή σε κάθε πέμπτο ασθενή, με πολλαπλούς κόμβους - σε κάθε δευτερόλεπτο. Μπορούν να εμφανιστούν ακόμη και μετά από 5-10 χρόνια. Επομένως, οι γιατροί συμβουλεύουν να μην καθυστερήσετε τη σύλληψη για χρόνια, αλλά να προγραμματίσετε μια εγκυμοσύνη 6-12 μήνες μετά την επέμβαση.
Περιορισμοί μετά από μυομεκτομή στο σπίτι
Οι ακόλουθοι κανόνες θα πρέπει να τηρούνται μετά την επέμβαση:
- Χωρίς σεξ για 1,5 μήνα.
- Μην σηκώνετε βάρη, σε ακραίες περιπτώσεις - όχι περισσότερο από 3 κιλά.
- Χωρίς προπόνηση ή σωματική εργασία.
- Δεν συνιστώνται αθλήματα, επισκέψεις στο σολάριουμ, σάουνες, λουτρά, πισίνες για 2 μήνες.
- Όταν έχετε έμμηνο ρύση (ειδικά μετά από υστεροσκοπική μυομεκτομή), μην χρησιμοποιείτε ταμπόν.
Σημαντικά σημεία μετά την επέμβαση
Συνιστώνται οι ακόλουθες δραστηριότητες:
- Απαιτείται υποστηρικτικός επίδεσμος εντός ενός μήνα.
- Τρώγοντας χωρίς πρόχειρο φαγητό και ζύμωση τροφίμων.
- Φοριέται μόνοφυσικό λινό.
- Μόνο ντους, χωρίς μπάνια.
- Χρησιμοποιήστε προϊόντα προσωπικής υγιεινής.
Πότε μπορώ να προγραμματίσω και να γεννήσω μετά τη μυομεκτομή;
Μπορείτε να προγραμματίσετε την εγκυμοσύνη και να γεννήσετε μετά από οποιονδήποτε τύπο χειρουργικής επέμβασης μυομεκτομής όχι νωρίτερα από 4 μήνες και ακόμη καλύτερα σε έξι μήνες. Αυτός είναι αρκετός χρόνος για να επουλωθεί η ουλή στη μήτρα τόσο πολύ, ώστε η γυναίκα να μπορέσει να φέρει το μωρό μέχρι το τέλος χωρίς επιπλοκές και να γεννήσει φυσικά.
Σημαντικό να γνωρίζετε
Η πρώιμη εγκυμοσύνη με μια ανίκανη ουλή μπορεί να οδηγήσει σε πολύ σοβαρές επιπλοκές κατά τον τοκετό, μέχρι ρήξη μήτρας με μαζική αιμορραγία. Δεν αξίζει να υπολογίζεις. Ο φυσικός τοκετός μετά από μυομεκτομή είναι δυνατός μόνο μετά το σχηματισμό μιας πλούσιας ουλής στη μήτρα, η οποία θα υποδεικνύεται στον υπέρηχο ή ως αποτέλεσμα της αφαίρεσης των ινομυωμάτων με διακολπικό τρόπο.
Σε άλλες περιπτώσεις, η καισαρική τομή ενδείκνυται με προγραμματισμένο τρόπο. Οι γυναίκες αφήνουν διαφορετικές απόψεις για τη μυομεκτομή. Οι γιατροί συστήνουν συχνά τη χειρουργική παράδοση για την εξάλειψη του κινδύνου. Τέτοιες τακτικές είναι απολύτως δικαιολογημένες, γιατί πάντα υπάρχει κίνδυνος.
Πρόληψη των ινομυωμάτων της μήτρας
Για σκοπούς πρόληψης, θα πρέπει να ληφθούν τα ακόλουθα μέτρα:
- Τακτικές επισκέψεις στον γυναικολόγο δύο φορές το χρόνο.
- Υπερηχογράφημα των πυελικών οργάνων μία φορά το χρόνο.
- Τακτική σεξουαλική ζωή.
- Αποκλείστε τις αμβλώσεις με κάθε διαθέσιμο μέσο.
- Χρήση θεραπείας ορμονικής υποκατάστασης.
- Θεραπευτική γυμναστική.
- Ομαλοποίησηβάρος.
- Προληπτική πρόσληψη συμπλεγμάτων βιταμινών-μετάλλων με αντιοξειδωτική δράση (βιταμίνες A, E, C, σίδηρος, ψευδάργυρος, ιώδιο, σελήνιο).
Κριτικές
Γενικά, ακόμη και 2 μήνες μετά τη μυομεκτομή, σύμφωνα με κριτικές, οι γυναίκες αρχίζουν να έχουν μια φυσιολογική ζωή. Χάρη στην επέμβαση, πολλοί άνθρωποι καταφέρνουν να μείνουν έγκυες και να φέρουν με ασφάλεια το παιδί. Η σύγχρονη χειρουργική δίνει σε μια γυναίκα την πλήρη ευκαιρία να γεννήσει μόνη της, αφαιρώντας τα ινομυώματα χωρίς ουλές στη μήτρα.
Πολύ έπαινοι από ειδικούς από το Οδικό Κλινικό Νοσοκομείο. N. A. Semashko. Σύμφωνα με κριτικές, η μυομεκτομή, η υστεροσκόπηση και η λαπαροσκόπηση που γίνονται σε αυτή την κλινική σχεδόν ποτέ δεν προκαλούν μετεγχειρητικές επιπλοκές. Επιπλέον, η αποκατάσταση σε τέτοιες περιπτώσεις είναι πολύ πιο γρήγορη και ευκολότερη.
Θετική ανατροφοδότηση για τη συντηρητική μυομεκτομή αφήνουν επίσης γυναίκες που, λόγω της εξέλιξης της νόσου, υπέστησαν δευτερογενή υπογονιμότητα. Σημειώνουν ότι μετά την εκτομή του παθολογικού κόμβου, αποκτούν την ευκαιρία να προγραμματίσουν μια εγκυμοσύνη και να γεννήσουν μόνα τους, παρά τις ουλές στη μήτρα που παραμένουν μετά την «ανοιχτή» επέμβαση. Αυτό πρέπει να αντιμετωπιστεί, συχνά χωρίς τέτοια παρέμβαση, η αφαίρεση των ινομυωμάτων δεν είναι δυνατή.
Τα μεγαλύτερα ιδρύματα στα οποία απευθύνονται οι γυναίκες για μυομεκτομή είναι το Εθνικό Ιατρικό Ερευνητικό Κέντρο που φέρει το όνομα του V. A. Almazov στην Αγία Πετρούπολη και το νοσοκομείο με το όνομα N. A. Semashko - ένα ιατρικό ίδρυμα στη Μόσχα για τους σιδηροδρόμους και τις οικογένειές τους.
Κριτικές μυομεκτομής σετο κέντρο του Αλμάζοφ συχνά δεν είναι τόσο ρόδινο. Υπάρχουν πολλοί δυσαρεστημένοι με αυτό το κέντρο. Αρνητικές κριτικές για τη μυομεκτομή στο Ερευνητικό Ινστιτούτο Almazov, προφανώς, αφήνονται από ασθενείς που έχουν βιώσει επιπλοκές. Όσον αφορά το νοσοκομείο Semashko, υπάρχουν πολύ λιγότερες αρνητικές κριτικές σχετικά με τη μυομεκτομή.